人工透析(じんこうとうせき)とは、腎不全に陥った患者様が尿毒症になるのを防止するため、
『老廃物除去』、『電解質維持』、『水分量維持』の腎臓の機能を人工的に代替することです。
正式には血液透析療法といいます。
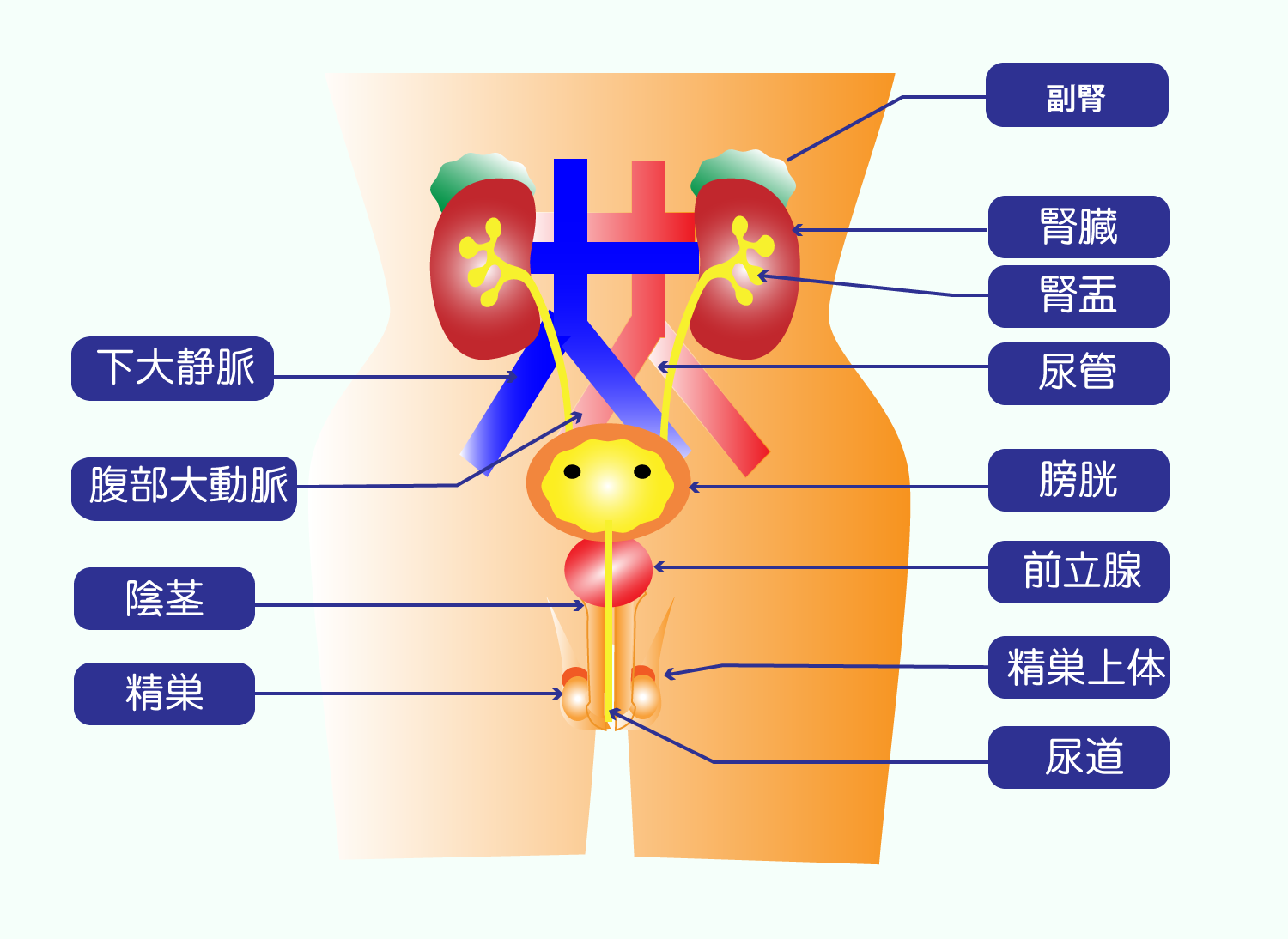
腎臓のはたらき
腎臓は、背中の腰の高さの左右にある、縦12センチ前後のソラマメの種子状の臓器です。
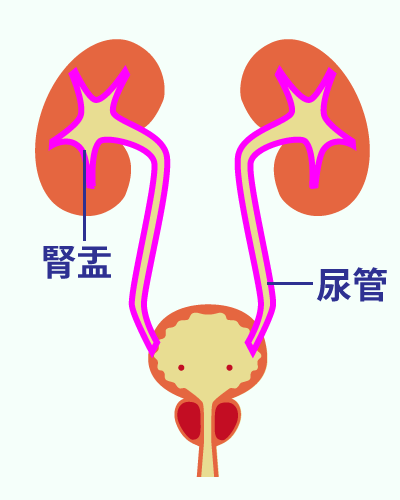
糸球体という組織で血液をろ過し、きれいな血液との老廃物を含む尿をつくる、いわば血液の「浄化装置」です。
ここで一日に約180リットル(男性の場合)もの原尿が生成され、1.5~1.8リットルの尿になります。
その他にも腎臓には次のようなはたらきがあります。
- 老廃物の排出
- 腎臓は血液を濾過して老廃物や塩分を尿として体の外へ追い出します。
- 体に必要なものは再吸収し、体内に留める働きをします。
- 腎臓の働きが悪くなると尿が出なくなり、老廃物や毒素が体に蓄積し尿毒症になります。
慢性腎臓病(CKD)などによって、この働きが悪くなると、排出されない老廃物が体に悪い影響を与え、あらゆる病気の原因になる可能性があります。
- 血圧の調整
- 塩分と水分の排出量をコントロールすることによって血圧を調整しています。
- 腎臓と血圧は密接に関係し、腎臓の働きの低下によって高血圧になることもあります。
- 高血圧は腎臓に負担をかけ、腎臓の働きを悪化させることもあります。
高血圧は、生活習慣病として注目されていますが、 実は生活習慣病と慢性腎臓病(CKD)には深い関わりがあります。
- 血液をつくる命令
- 血液(赤血球)は骨髄の中にある細胞が、腎臓から出るホルモン(エリスロポエチン)の刺激を受けてつくられます。
- 腎臓の働きが悪くなると、このホルモンが出てこなくなってしまうため、血液が十分につくられず貧血になることがあります。
- 体液量の調整
- 体内の体液量や電解質バランスを調節したり、体に必要なミネラルを体内に取り込む役割も担っています。
- 腎臓が悪くなると体液量の調節がうまくいかないため、体のむくみにつながります。
- 電解質バランスがくずれると、疲れやめまいなど、体にさまざまな不調が現れることがあります。
貧血やむくみは体からのSOSのサインです。
気になる症状があったり、不安を感じたりしたら、診察を受けるようにしましょう。
- ホルモンやビタミンDを生成
- 骨の発育には複数の臓器が関わっています。その中でも腎臓は、カルシウムを体内に吸収させるのに必要な活性型ビタミンDをつくっています。
- 腎臓の働きが悪くなると活性型ビタミンDが低下し、カルシウムが吸収されなくなって骨が弱くなるなどの症状が出てきます。
- レニンを生成:血圧を調整するホルモンです。
- エリスロポエチンを生成:赤血球を作るのに必要不可欠なホルモンです。
腎不全とは
さまざまな原因により、腎臓の働きが不十分になった状態を腎不全といいます。
腎不全には、急激に腎機能が低下する急性腎不全と、長年にわたって徐々に機能が低下する慢性腎不全の2種類があります。
急性腎不全は、早急に適切な治療を行うことで大部分の機能回復が見込めますが、
慢性腎不全は腎機能がある程度まで低下しないと自覚症状が現れず、早期発見が大変難しい病気です。
そのため、一度失った腎機能の回復は困難です。 腎臓の働きが低下すると、本来尿として出るべき老廃物が体に溜たまります。
症状は、進行速度や重症度、原因によってさまざまですが、尿の異常、部分的なむくみや高血圧になることもあります。
慢性腎不全の末期状態になると、「尿毒症」となり、重とくな場合、全身けいれんなどの症状が現れます。
末期の治療法は、腎移殖か透析療法に限られてきます。
透析療法について
腎機能が正常の10~15%以下になると、透析や移植などの腎臓の機能を代行する治療(腎代替療法)が必要になります。
厚生労働省の「透析導入の基準」の指針のもと、症状・所見と腎機能・日常生活レベルとの組み合わせにより導入時期・方法を考えます。
ただし腎機能が正常の15%以上あっても、尿毒症の症状や高カリウム血症、心不全などがあると考えられる場合には、透析が必要と判断します。
透析療法の種類には大きく血液透析と腹膜透析の2種類の方法があります。腎臓移植をしない限り原則として一生続ける治療ですので、主治医と相談しながら
どちらの透析が自分にとって最適か判断する必要があります。
それぞれの治療法には特徴があるので、ご自身のライフスタイルに合わせて適切治療法の選択を行います。途中で方法を切り替えることも可能です。
透析の種類
透析はその方法によって、血液透析、腹膜透析と血液濾過透析の3つに分けることができます。
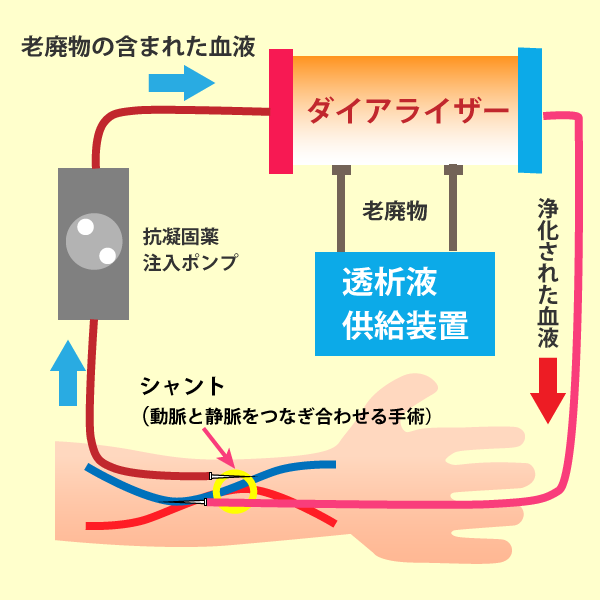
血液透析(HD:Hemodialysis)
- 血液透析には次のような特徴があります
- 一般的に週3回の通院が必要
- 1回の治療時間はおおよそ4~5時間程度(病態等により異なります)
- 血液を透析器に送り込むためのバーキュラーアクセス(血液の取り入れ口)を作る手術が必要
ほとんどの患者さんが「シャント」と呼ばれる動脈と静脈をつなぎあわせて静脈を太く丈夫にしたものを上腕に作ります。
- シャントに刺した針から血液を体外に取り出し、体に溜まった余分な水分や老廃物を透析機で取り除きます。
- 治療中に動き回ることはできませんが、テレビを見たり読書をしたりして工夫して過ごす方が多いようです。
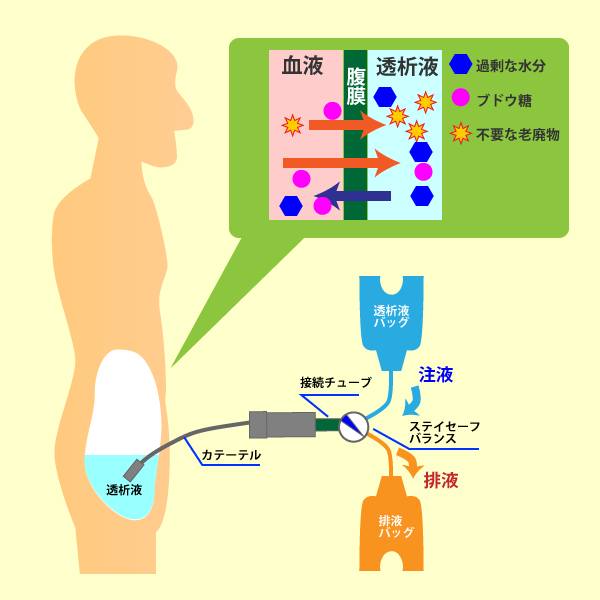
おなかの中には腹膜という臓器を包んでいる組織膜があります。この膜に包まれている空間を腹腔と言います。この空間に浸透圧が高い透析液を一定時間貯留すると、腹膜の毛細血管から、浸透圧と拡散という原理で透析液に水分、電解質、尿毒素が移動します。それらを含んだ透析液を体の外に出して血液を浄化します。
腹膜透析(PD)は、在宅で行う透析療法で、普段の通院は月に1~2回程度です。 自分の体の中の「腹膜」を利用して血液をきれいにします。
透析液バッグの交換は、患者さん自身で行います。毎日の透析は自分のスケジュールに合わせて行えますので、血液透析(HD)に比べ、社会生活活動の維持が容易と言われています。
腹膜透析(PD:Peritoneal Dialysis)
- 腹膜透析には次のような特徴があります
- 自宅や職場などの社会生活の中で行ういます。
- 本人や介助者が治療を行い、通院は月に1~2回です。
- 寝ている間に器械を使って自動的に行う方法(APD)と、日中に4~12時間ごとに行う(1回の治療は30分程度)方法(CAPD)があります。
- おなかにカテーテルという細いチューブを埋め込む手術を行います。
- 手術後、自分でバッグ交換ができるまで練習します。
- カテーテル出口部のケアと入浴時のカバー装着の練習をします。
- 個人差はありますが、血液透析と比べ、透析導入後も残存腎機能(残っている腎臓の機能)の低下が緩やかで、尿が出なくなる時期を遅らせることができます。
おなかの中には腹膜という臓器を包んでいる組織膜があります。この膜に包まれている空間を腹腔と言います。この空間に浸透圧が高い透析液を一定時間貯留すると、腹膜の毛細血管から、浸透圧と拡散という原理で透析液に水分、電解質、尿毒素が移動します。それらを含んだ透析液を体の外に出して血液を浄化します。
腹膜透析(PD)は、在宅で行う透析療法で、普段の通院は月に1~2回程度です。 自分の体の中の「腹膜」を利用して血液をきれいにします。
透析液バッグの交換は、患者さん自身で行います。毎日の透析は自分のスケジュールに合わせて行えますので、血液透析(HD)に比べ、社会生活活動の維持が容易と言われています。
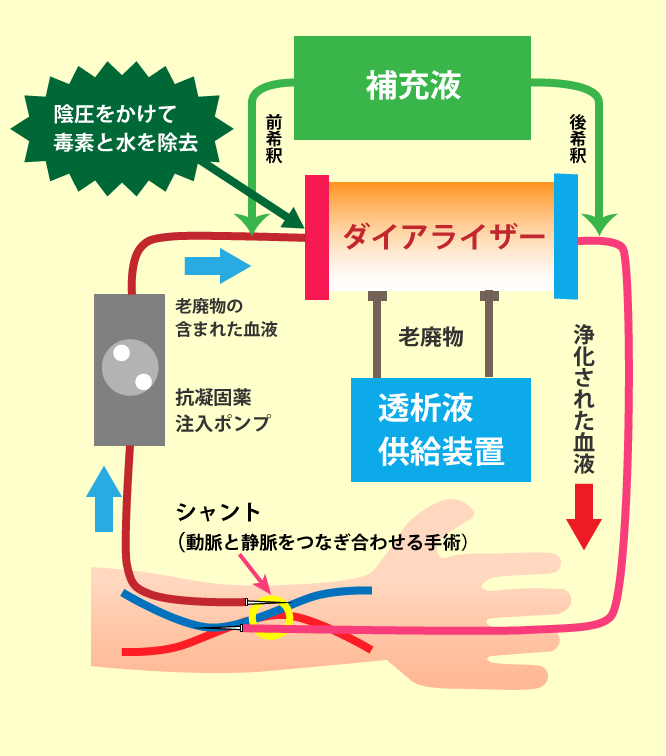
血液濾過透析(HDF:Hemo Dialysis Filtration))
- 血液透析(HD)に加え、血液側に点滴をして圧力を加えて、血液中の老廃物を排泄させる濾過(HF)の利点をあわせたものです。血圧が安定すると同時に、穴を通りにくい中分子蛋白質などの除去効率も上がり、より透析条件が良くなります。また期待される効果は下の通りです。
- 血圧の安定や貧血の減少
- 食欲が改善する
- 関節痛やしびれなどが改善する
- 糖尿病合併症が改善する
HDFはオフラインHDFとオンラインHDFという方法に分けることができます。オフラインHDFが補液バックに入った薬剤を補充液として使用し、ろ過のための補充液量は少ないのに対し、オンラインHDFは、透析液をそのまま補充液として使用するため、補充液量が多くなります。
そのため、オンラインHDFのほうがより多くのろ過をかけることができ、より多くの老廃物を取り除くことができます。
透析を長期続けたために引き起こされるアミロイドーシスという合併症により、手の親指から中指にかけて痛みやしびれが起こることが有ります。
オンラインHDFでは、この原因となるβ2-ミクログロブリンを積極的に取り除き、合併症を予防することができます。
透析の方法による違いの比較
| 項目 |
血液透析(HD) |
血液濾過透析(HDF) |
腹膜透析(PD) |
| 透析の場所 | 透析のある施設 | 血液透析に同じ | 自宅や職場など清潔な場所でできる |
| 透析の時間 | 週3回、1回4~5時間程度 | 血液透析に同じ | 24時間 |
| 水分・老廃物の体内移動 | 透析前後で差が大きい | 血液透析に同じ | 常にほぼ一定 |
| 心血管系への負担 | 大きい(特に血圧) | 血液透析に同じ | 小さい |
| 透析前の手術 | バーキュラーアクセス(血液の取り入れ口)を作る手術 | 血液透析に同じ | カテーテル留置のための手術 |
| 透析による自覚症状 | 穿刺の痛み、不均衝症候群(頭痛、倦怠感)、透析後の疲労感 | 血液透析に同じ
※まれに浮腫の出現有り | 腹部の膨満感 |
| 透析効率 | よい | 血液透析に同じ | やや悪い |
| 残存腎機能 | 透析導入後に比較的急速に消失 | 血液透析に同じ | 徐々に消失 |
| 食事制限 | カリウム、リン、蛋白質、食塩、水分の制限 | 血液透析に同じ | 尿量が減ると食塩、水分、リン制限 |
| 永続性 | 原則として一生可能 | 血液透析左に同じ | 腹膜の劣化により10年程度が限界 |
| 社会復帰と生活の質(QOL) | 透析中の拘束による制限 | 血液透析に同じ | 生活のリズムに合わせてバッグの交換が可能 |
| 旅行 | 旅行先の透析施設確保 | 施設によりできないことがある | 交換用の薬剤・機材を持参すれば拘束なし |
透析を受ける患者様
透析を受ける患者様が日常生活で気を付けたほうがいいポイントです。
| | |
| ドライウエイト |
ドライウェイトとは体に余分な水分がない状態で、透析後に達成しなくてはならない目標体重のことです。ドライウェイトとは次のような状態のときの体重をいいます。
|
- 顔や手足にむくみがない
- 心臓が大きくない
- 血圧がほぼ正常である
- 体調が良いと感じられる
透析終了時には、このドライウェイトの状態になっているのが望ましいです。ドライウェイトは、血圧や毎月の心胸比、心エコー所見をもとに決定します。透析後の全身状態も参考にしますが、食欲や体調によって太ったりやせたりすることもあり、ドライウェイトも定期的な見直しが必要です。
|
| 水分 |
腎機能が低下すると尿量が減り、体内の水分量はそのまま体重の増減になります。
|
体に入る水:食物中の水分(1日3食でおよそ1000~1200ml)、代謝水(食物が体内で燃えたときにできる水・約200~350ml)、飲み水など
体から出る水:尿・大便、呼吸や汗など
|
| 飲み水 |
1日の体重増加は、1kgを目安としましょう。おしっこが出る人も出ない人も、体重増加をみながら飲み水の量を調節します。
|
飲み水は、お茶、水、氷、ジュース、牛乳、コーヒー、酒類などで、うがいも含みます。
病院用湯飲みコップは、約100mlあります。(氷1個...20~30ml、うがい1回...約10ml)
|
| 塩分 |
塩分の取りすぎには要注意。 |
塩分をとりすぎると、のどが渇いて水分が欲しくなります。ですから、塩分の制限が水分の制限にもつながります。また、老廃物(尿毒症性物質)や血糖値の上昇によってものどが渇きます。
|
| タンパク質 |
たんぱく質は自分の体格に合った、"適量"をとることが大切です。 |
たんぱく質のとりすぎは、尿素窒素(BUN)やリン(P)、カリウム(K)の上昇につながります。逆に不足すると栄養状態が悪くなり、抵抗力が弱くなります。自分の体格に合った適量のたんぱく質をとることが大切です。 |
| カリウム |
カリウム(K)がある程度以上、血液の中にたまると、高カリウム血症となって心臓を止めてしまう危険性があります。 |
カリウムを多く含む食品 |
納豆、乳製品、さつまいも・じゃがいも、トマト、バナナ、柿、ほうれん草、コーヒーなど
野菜やいも類は茹でたり生野菜は水にさらしたり料理法を工夫して食事を美味しくいただきましょう。
|
| リン・カルシウム |
高リン血症になると石灰化(動脈硬化)を起こします。リンの摂取は控えめに...!
リンが多く含まれる食品:
タンパク質の多い食品(肉類、魚類など)、カルシウムの多い乳製品(牛乳、チーズなど)や小魚、加工食品(ハム、ベーコンなど)
|
血液のリン値が高くなると、カルシウムと結合して、歯や骨以外の様々な所にハイドロキシアパタイトとして沈着(異所性石灰化)してしまうのです。毎日24時間働いている腎臓の代わりを透析だけで補うのは難しいので、リンの摂取を控えましょう。 |
| その他 |
十分な睡眠、適度な運動、十分な食事、排便習慣、節煙、節酒などを心がけましょう |
当院でのご予約
遠方からお仕事やご旅行で宮崎を訪れる臨時透析患者様も血液透析のご予約ができます。 その際、下記の書類等が必要です















 約3分
約3分 約30分
約30分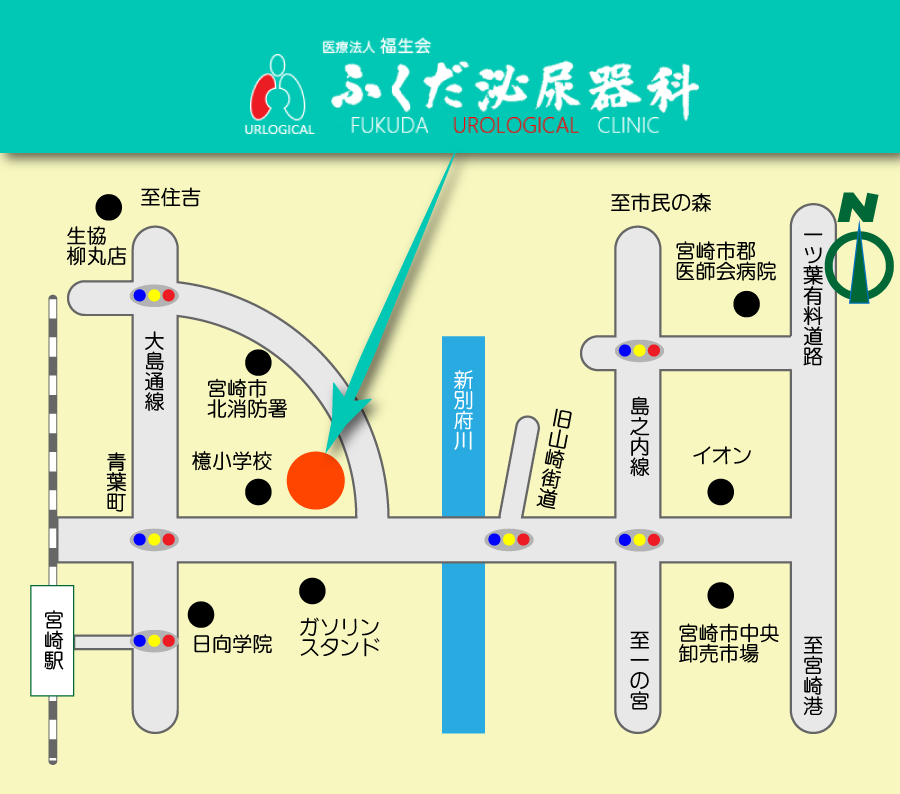
 Googleマップ
Googleマップ